Verrugas genitais (condiloma): Como tratar?
Atualmente, estima-se que existam mais de 2 milhões de novos casos de verrugas genitais por ano no Brasil e que mais da metade da população seja portadora do Papilomavirus humano (HPV), o vírus causador da doença.
As verrugas genitais ou condilomas são lesões que surgem em consequência de um ato ou contato sexual desprotegido com um portador do Papilomavirus humano (HPV).
Tendo em conta o elevado número de pessoas que têm o vírus no Brasil e que, consequentemente, podem apresentar condilomas, é normal que esta seja uma das DSTs mais comuns e contagiosas no país.
Como se manifestam as verrugas genitais?
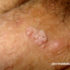
A sintomatologia apresenta-se na forma de pequenas lesões elevadas na região genital (pênis, glande, uretra, nádegas, ânus ou vagina). São indolores e podem ser planas ou apresentar formato de “couve-flor” ou “crista de galo”.

Por que devem ser tratadas
Além do fator psicológico que está associado a esta condição, devido ao constrangimento e impacto que as verrugas genitais provocam na vida sexual da pessoa contaminada, se os condilomas não forem tratados, algumas complicações podem surgir, como:
- Câncer do colo do útero – apesar de nem sempre o HPV não tratado evoluir para o câncer de colo do útero, a doença é altamente associada ao vírus HPV, que também pode predispor ao câncer de vulva, ânus, pênis, boca e garganta.
- Complicações na gravidez – casos de verrugas de maior dimensão podem reduzir a elasticidade do tecido vaginal durante o parto. Além disso, pode ocorrer a contaminação do bebê.
Por isso, em caso de lesões suspeitas de contaminação por HPV ou da presença de verrugas genitais, é importante procurar um médico dermatologista, urologista ou ginecologista para o correto diagnóstico e tratamento.
Como tratar as verrugas genitais?
Existem várias alternativas terapêuticas para o tratamento e eliminação das verrugas genitais ou condilomas:
– Medicamentos tópicos: opção muito recomendada por profissionais clínicos devido à evidência científica de que o uso de pomadas como a Podofilotoxina e o Imiquimode são eficazes para a eliminação de verrugas genitais.
- Podofilotoxina: atua no núcleo celular levando à destruição da célula infectada. Este medicamento existe na versão em creme e na versão líquida (apenas na Europa). O creme de podofilotoxina deve ser usado 2 vezes ao dia, durante 3 dias, seguido de pausa de 4 dias. Este ciclo pode ser repetido por até 4 semanas.
- Imiquimode: é um imunomodulador, ou seja, estimula o sistema imunitário a combater as lesões, levando à sua eliminação. O imiquimode é apresentado em sachês e o tratamento pode durar até 16 semanas, com aplicação 3 vezes por semana, em dias alternados.
– Procedimentos clínico-cirúrgicos:
- Cauterização química: caracteriza-se pela aplicação de uma substância cáustica (ácido) sobre a lesão, levando à sua destruição. Causa pequeno desconforto e formação de crostas temporárias na pele que são eliminadas em até 2 semanas.
- Eletrocoagulação: método que usa o bisturi elétrico para eliminar a lesão por uma faísca que produz a desidratação, ruptura e carbonização das células.
- Criocirurgia: método que usa a aplicação de nitrogênio líquido a baixas temperaturas (-196º) e leva à destruição de lesões cutâneas através da necrose e destruição do tecido tratado.
- Remoção cirúrgica: usado em caso de lesões de grande tamanho em que outras opções mais conservadoras não têm sucesso. É feita sob anestesia local e a remoção é realizada com bisturi.
- Tratamento com Laser de CO2: método pouco invasivo, utilizado principalmente em clínicas de dermatologia especializadas no uso do laser.
Vírus pode estar em latência
A ocorrência de verrugas genitais é bastante variável. Como indicado no início do artigo, calcula-se que metade da população brasileira possa estar contaminada pelo vírus HPV.
No entanto, apenas em algumas pessoas a doença se manifesta dando origem aos sintomas. Pessoas com o sistema imune mais fortalecido e com maiores cuidados no que diz respeito à prevenção, podem até nunca apresentar as manifestações da doença.
Mesmo após o tratamento, os sintomas provocados pelo HPV podem retornar posteriormente, pois nem sempre o vírus é eliminado e lesões não perceptíveis clinicamente podem permanecer. O vírus fica em estado de latência, esperando uma baixa da imunidade para se manifestar novamente.
Prevenção
– O uso de preservativos, tanto o masculino como o feminino, ajudam a prevenir mas não 100%, visto que não cobrem toda a área genital.
– Não partilhar objetos de uso íntimo.
– Cuidado durante a depilação: evite usar lâminas de outra pessoa e se for realizada numa clínica de depilação, tenha a certeza que todo o material utilizado é novo e descartável.
– Vacinação contra o HPV: existem duas vacinas imunizadoras contra o HPV comercializadas no Brasil e também disponíveis gratuitamente na rede pública de saúde: Cervariz ou vacina bivalente que previne os tipos 16 e 18: aprovada no Brasil para meninas e mulheres a partir de 9 anos e Gardasil ou vacina quadrivalente que previne contra os tipos 6,11,16 e 18: aprovada no Brasil para meninas e mulheres de 9 a 45 anos e para meninos e homens de 9 a 26 anos.
Colaboração: EuroClinix – Clínica Saúde Geral
Fontes:
– Anna Giulianno, et all, Cancer Epidemiol Biomarkers Prev. 2008 Aug, 8
– Portal da Saúde – Ministério da Saúde
– Guia Prático Sobre o HPV – Departamento de Vigilância, Prevenção e Controle das DST
Notícias e Artigos Relacionados
Dr. Roberto Barbosa Lima
Médico Dermatologista

Especialista da Sociedade Brasileira de Dermatologia e Sociedade Brasileira de Cirurgia Dermatológica.
Saiba maisO câncer de pele tem cura
Não atrase o diagnóstico

Surgiu um sinal novo? Não perca tempo! O câncer de pele, quando tratado precocemente, pode ser curado.
Saiba mais